La cirrhose est l'une des maladies du foie les plus redoutables. La détection tardive et le traitement intempestif de cette maladie entraînent de graves conséquences. Il est donc très important de savoir comment la maladie se manifeste et comment l'éviter. Lisez à propos des symptômes, de la prévention et du traitement de la cirrhose dans cet article.
Contenu matériel:
Quelle est la cirrhose du foie
La cirrhose est une maladie chronique du foie. C'est une substitution du tissu des organes conjonctifs ou fibreux. Les ganglions fibreux apparaissent dans le foie, les tissus pathologiques se développent dans tout le parenchyme des organes. Malheureusement, ces modifications sont irréversibles et la cirrhose du foie est donc incurable.
Stades de la maladie, classification
La maladie a plusieurs étapes. Chacun d'entre eux a certains changements dans le parenchyme des organes.
Il y a 4 stades de la maladie:
- Stade de compensation. Dans le foie, un processus inflammatoire commence, accompagné de nécrose de certaines parties de ses tissus. En règle générale, les changements ne sont pas accompagnés de symptômes spécifiques.
- Stade de sous-compensation. A ce stade, l'inflammation progresse, il y a remplacement du tissu conjonctif fonctionnel. Les premiers symptômes de la maladie apparaissent, mais le foie peut toujours fonctionner normalement. En outre, le tissu pathologique se développe, l'organe devient plus dense et palpé. A ce stade, une accumulation de liquide dans la cavité abdominale (ascite) est possible.En cas de cirrhose avec ascite, une saillie importante de l'abdomen droit est caractéristique.
- Stade de décompensation. À ce stade, un coma hépatique, une pneumonie, un empoisonnement du sang, une thrombose veineuse, des tumeurs malignes peuvent se développer. Saignements de nez sans cause.
- Stade terminal. La taille du foie diminue plusieurs fois, la rate augmente au contraire. Le cerveau est affecté. Le patient est dans le coma. Le plus souvent, une issue fatale se produit.
Il existe plusieurs classifications de la cirrhose du foie, en fonction des causes et des caractéristiques de l'évolution de la maladie.
Dans la systématique étiologique, on distingue les types de cirrhose suivants:
- viral;
- médicament
- toxique
- congénitale;
- stagnant (causé par de tels phénomènes dans le système cardiovasculaire);
- alimentaire (se développe souvent en raison de la malnutrition);
- biliaire secondaire (se développe en raison d'un blocage prolongé des voies biliaires).
Lorsque la cause de la maladie n’a pas été établie, on utilise le concept de cirrhose cryptogénique du foie. La cirrhose biliaire primitive est également distinguée. Il a une origine auto-immune.
Sur la base de la taille des nœuds fibreux et d'autres caractéristiques morphologiques, on distingue les formes de cirrhose suivantes:
- petits nœuds (le diamètre des formations est inférieur à 3 mm), plus fréquent avec l'alcoolisme, obstruction des voies biliaires, troubles circulatoires;
- noué grossièrement (la taille des nœuds est supérieure à 3 mm);
- septal (caractérisé par l'apparition d'une sorte de septum (septum) à partir du tissu conjonctif);
- mixte (on observe à la fois des nœuds grands et petits).
Il existe également la classification dite de Child-Pugh. Selon cette méthode d'évaluation, chaque classe de la maladie correspond à un certain nombre de points, qui sont attribués en tenant compte de certains paramètres caractérisant l'évolution de la maladie.
Conformément à cette méthode de systématisation, on distingue 3 classes de cirrhose:
- Cirrhose A compensée. Les patients atteints de cirrhose de cette classe ont le pronostic le plus favorable. Leur espérance de vie peut aller jusqu'à 20 ans, leur survie après la chirurgie est d'environ 90%.
- In - sous-compensé. Les patients ont une chance de vivre jusqu'à 10 ans, le taux de survie après des mesures chirurgicales - 70%.
- C - décompensé. L'espérance de vie des patients est de 1 à 3 ans et celle des survivants après la chirurgie, de 18%.
Cette classification prend en compte des indicateurs tels que la concentration de bilirubine et d'albumine dans le sang, le temps de prothrombine, la présence / l'absence et le degré d'ascite, les lésions cérébrales.
Causes de développement, symptômes de la maladie
L'alcoolisme est la principale cause de la cirrhose. Chez les personnes qui consomment de l'alcool depuis 5 à 10 ans, la cirrhose est diagnostiquée dans 35% des cas. On le trouve plus souvent chez les hommes que chez les femmes. Cela est dû à la plus grande prévalence de l'alcoolisme chez le sexe fort.
Les autres causes de pathologie sont:
- hépatite B, C, D;
- utilisation à long terme de médicaments ayant un effet hépatotoxique (méthotrexate, isoniazide et autres);
- maladies du coeur et des vaisseaux sanguins, accompagnées d'une stagnation du sang;
- hépatite auto-immune (affection dans laquelle l’immunité attaque les cellules saines du corps, les prenant comme agents pathogènes);
- troubles génétiques (hémochromatose, maladie de Wilson);
- maladies bactériennes et parasitaires (brucellose, opisthorchiase, toxoplasmose et autres);
- rétrécissement des canaux biliaires, stagnation de la bile.
Au tout début, la maladie est souvent asymptomatique. Ses signes non spécifiques (troubles digestifs mineurs, léthargie) sont souvent attribués à la malnutrition et à la fatigue chronique.
Au fur et à mesure que la maladie progresse, les symptômes suivants de la cirrhose du foie se rejoignent:
- douleur dans le côté droit;
- une sensation de lourdeur dans l'estomac (même après avoir mangé une petite quantité de nourriture);
- démangeaisons de la peau;
- température corporelle élevée;
- signes de perturbation du tractus gastro-intestinal (flatulence, altération des selles, etc.);
- saignements de nez;
- couleur jaune de la peau;
- ascite;
- changements spécifiques dans la forme des doigts («baguettes») et des ongles («verres de montre»);
- "étoiles" vasculaires;
- perte de poids
- rougeur des paumes;
- gonflement possible des glandes mammaires chez les hommes.
Nombre de ces symptômes sont caractéristiques non seulement de la cirrhose, mais aussi de certaines autres maladies du foie.
Diagnostics
Le diagnostic est posé par un médecin - gastro-entérologue ou hépatologue. La première étape de l'examen est l'enquête et l'examen du patient.
De plus, des méthodes de recherche en laboratoire et sur le matériel informatique sont utilisées:
- test sanguin général (la cirrhose est caractérisée par une diminution du nombre de leucocytes et de plaquettes, un faible taux d'hémoglobine);
- analyse biochimique du sang (révélation de taux élevés de bilirubine, de sels, d'une activité élevée des enzymes hépatiques, etc.);
- Échographie et tomodensitométrie des organes abdominaux;
- IRM du foie;
- Examen dopplerométrique des vaisseaux du foie.
Le diagnostic final est posé après une biopsie, nécessaire pour évaluer les modifications au niveau cellulaire, déterminer la cause de la maladie et déterminer le schéma thérapeutique.
Traitement de la cirrhose
La cirrhose étant une maladie incurable, un traitement est nécessaire pour améliorer la qualité de vie du patient, en augmenter la durée et prévenir les complications. Un régime important contre la cirrhose est un élément important de la thérapie. En fonction des caractéristiques de l'évolution de la maladie, un tableau spécial est recommandé aux patients. L'usage d'alcool est strictement interdit.
Pour le traitement, des méthodes médicales et chirurgicales sont utilisées. En plus de la thérapie principale, des remèdes populaires peuvent être utilisés. La nutrition clinique joue un rôle important. Le régime devrait être équilibré. En cas de risque élevé d'insuffisance rénale, les aliments riches en protéines doivent être limités, avec ascite - sel.
Les meilleurs médicaments
Avec la cirrhose, diverses combinaisons de médicaments peuvent être utilisées. Dans la première étape, le traitement médicamenteux n'est pas nécessaire. On montre au patient des vitamines, un régime alimentaire et un mode de vie sain. Ces mesures peuvent considérablement ralentir la progression de la maladie.
Aux stades ultérieurs, plusieurs groupes principaux de médicaments sont utilisés:
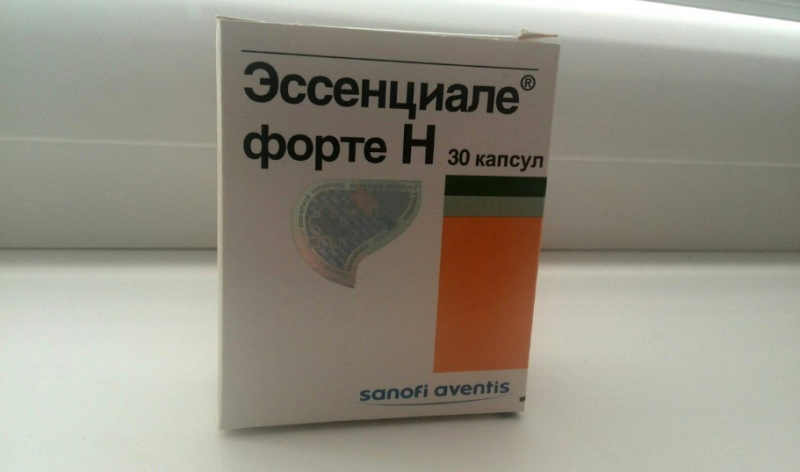
- hépatoprotecteurs (Essential Forte N, Essliver, hépatoprotecteurs d’origine animale et végétale);
- les interférons (en cas de cirrhose virale);
- les glucocorticostéroïdes (prednisone);
- désintoxication;
- vitamines (préparations contenant des vitamines B, A, C, E, acide lipoïque);
- diurétiques (furosémide).
De nombreux médicaments utilisés contre la cirrhose ont un effet complexe. Vous trouverez ci-dessous les médicaments les plus efficaces et les plus souvent prescrits offrant plusieurs effets thérapeutiques à la fois.
- Acide ursodésoxycholique ("Ursosan"). Acide biliaire ayant les propriétés d'hépatoprotecteur et d'immunomodulateur. Il a un effet cholérétique, contribue à la destruction des calculs de cholestérol.
- Ornithine ("Hepa Merz"). Acide aminé ayant des effets hépatoprotecteurs et de détoxication. Réduit la concentration d'ammoniac dans le sang.
- Adéméthionine ("Heptral"). Restaure les cellules du foie, a un effet détoxifiant et anti-fibrosant.
Et aussi avec la cirrhose, les médicaments nécessaires pour traiter les complications, soulager les symptômes et éliminer les facteurs qui ont déclenché la maladie (analgésiques, enzymes et autres) peuvent être prescrits.
Traitement physiothérapeutique
Avec la cirrhose, comme avec beaucoup d'autres troubles du foie, la physiothérapie est contre-indiquée. Un tel traitement n’a pas d’effet positif sur la maladie mais en accentue l’évolution. Dans certains cas, la méthode peut être prescrite pour les formes inactives d’hépatite.
La chirurgie
Avec une ascite sévère contre la cirrhose, la paroi abdominale est perforée et le liquide accumulé est éliminé. C'est une opération relativement sûre et efficace.
Avec le syndrome d'hypertension portale (augmentation de la pression dans la veine porte) dans le contexte de la cirrhose, les vaisseaux collatéraux sont contournés. L'opération consiste à créer un flux sanguin alternatif en contournant les zones touchées des vaisseaux.
Une méthode cardinale pour éliminer la cirrhose est la greffe d'un organe d'un donneur. L'opération est réalisée pour les personnes atteintes d'une maladie à évolution rapide, d'insuffisance hépatique et de lésions hépatiques étendues.
Remèdes populaires
En complément du traitement principal, des méthodes de médecine traditionnelle peuvent être utilisées. Il est important de se rappeler que la cirrhose est une maladie dangereuse. Par conséquent, vous ne pouvez utiliser ces médicaments qu'avec l'autorisation d'un médecin. Vous trouverez ci-dessous plusieurs méthodes de médecine alternative pour le traitement de cette pathologie.
- Jus de légumes Norman Walker. Naturopathe des États-Unis, dont le produit porte le nom, est un expert reconnu dans le domaine des propriétés médicinales des jus de légumes. Avec la cirrhose, il a proposé les combinaisons suivantes: le jus de carottes, de concombres et de betteraves est mélangé dans une proportion de 10: 3: 3; le jus de carottes et d'épinards est combiné dans une proportion de 10: 6; 2 cuillères à soupe de radis noir sont ajoutés au jus de carotte. L’un des mélanges ci-dessus est bu en une quantité d’au moins 600 ml par jour pour plusieurs approches.
- Repas de chardon-Marie. La poudre se prend oralement par demi-cuillère à thé jusqu'à 5-6 fois par jour, avec de l'eau.
- Curcuma Pour le traitement, 5 g de plantes broyées sont ajoutés à un verre d'eau tiède. Utilisez un demi-verre deux fois par jour avant les repas.
- L'avoine On verse deux verres de grains dans de l'eau bouillante et on les laisse reposer pendant 2 heures, puis on les boit comme du thé.
- Teinture de propolis. Les 10 premiers jours dans 10 ml d’eau de boisson, ajoutez 10 gouttes de liquide et buvez une fois par jour. Ensuite, chaque jour, le nombre de gouttes augmente d’un point jusqu’à atteindre un maximum de 50 gouttes. Ensuite, le dosage est réduit de manière similaire goutte à goutte par jour.
Le traitement avec des remèdes populaires associé à la thérapie principale contribue à une amélioration significative de l'état du patient.
Conséquences et prévisions
La conséquence la plus grave de la cirrhose est une insuffisance hépatique aiguë, qui nécessite des soins médicaux immédiats. L'évolution chronique de la maladie sans traitement approprié conduit au coma hépatique et au décès du patient.
De plus, lors d’une cirrhose du foie, les complications suivantes se produisent souvent:
- ascite;
- hypertension portale;
- insuffisance rénale;
- maladies oncologiques du foie;
- complications dues à la survenue d'une infection.
Avec le dépistage précoce de la cirrhose, le respect de toutes les prescriptions du médecin et l'élimination des causes de la maladie, le pronostic est relativement favorable. La cirrhose alcoolique avec l'usage régulier d'alcool évolue rapidement et conduit à des complications dangereuses. En ascite, la survie prévue est de 3 à 5 ans.
Mesures préventives
Les mesures visant à prévenir l'apparition de la cirrhose sont assez simples:
- consommation d'alcool limitée;
- traitement rapide et efficace des maladies du foie, y compris l'hépatite virale;
- bonne nutrition;
- mode de vie en mouvement.
En outre, les médicaments doivent être évités sans ordonnance du médecin et sans exposition à des substances toxiques sur le corps.
Bien que même les médicaments les plus efficaces ne puissent complètement guérir la cirrhose, il est tout à fait possible de ralentir sa progression et d’empêcher le développement de complications redoutables grâce à un diagnostic précoce. Par conséquent, il est extrêmement important de contacter les spécialistes rapidement.