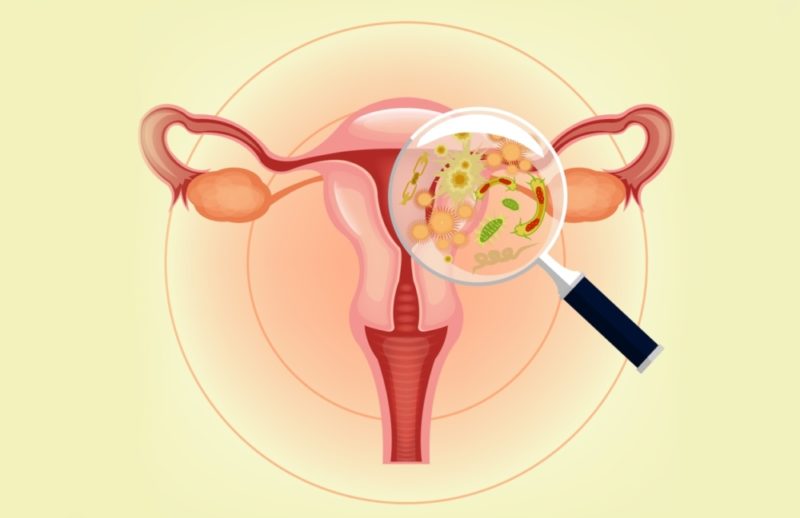
La microflore vaginale de chaque femme se distingue par ses caractéristiques individuelles. La dysbiose vaginale est une violation d'une composition stable, un déséquilibre de la flore microbienne d'un organe. Cette condition est souvent asymptomatique, peut conduire au développement de maladies de la sphère reproductive du corps de la femme.
Contenu matériel:
Causes de dysbiose vaginale
Le vagin est un organe tubulaire-musculaire creux, faisant partie du système reproducteur féminin. Relie les organes génitaux externes d'une femme à l'utérus. Environ 300 espèces de micro-organismes habitent le vagin. Ceci est beaucoup plus petit comparé aux intestins, aux cavités buccales et nasales.
La microflore du vagin d'une femme en bonne santé maintient une relative constance. Jusqu'à 98% de la composition tombe sur des bâtons de Dederlein et d'autres micro-organismes utiles. Les bactéries saprophytes utilisent les cellules mortes de la cavité vaginale pour se nourrir. Les lactobacilles convertissent le glycogène produit par les cellules épithéliales squameuses de la membrane muqueuse sous l’effet de l’œstrogène en acide lactique. Il y a une diminution du pH de la sécrétion vaginale à 3,8-4,4.
L'environnement acide du vagin empêche le développement d'agents pathogènes.
D'autres substances sécrétées par la microflore normale possèdent également une activité antimicrobienne: bactériocines, peroxyde d'hydrogène, oxyde nitrique. Un taux élevé d'œstrogènes chez les femmes en âge de procréer contribue à l'épaississement et au durcissement de la paroi vaginale, ce qui rend difficile l'introduction de microbes pathogènes.
Initialement, seule l'espèce Lactobacillus acidophilus vaginalis était attribuée à des bâtons de Dederlein. Plus tard, il a été prouvé que d'autres types de bactéries remplissent une fonction de protection.Les principaux représentants de la partie saine du microbiote vaginal sont 4 espèces de lactobacilles (Lactobacillus).
La dysbiose vaginale (dysbiose) est une violation de la composition qualitative et quantitative normale du microbiote d'organe.
Le nombre de bâtons de Dederlein diminue, l'acidité du milieu change de manière significative. L'effet protecteur disparaît, les bactéries pathogènes conditionnelles se multiplient de manière intensive.
Certains des microbes potentiellement pathogènes sont toujours présents dans la sécrétion du vagin. Environ 2% de la composition de la microflore vaginale repose sur des microorganismes opportunistes: champignons, streptocoques, staphylocoques, gardnerella, mycoplasmes. Ils sont généralement inoffensifs, car les bactéries bénéfiques les concurrencent. En raison de la prédominance des lactobacilles, le développement des pathologies est restreint.
Symptômes et signes
Le corps féminin ne fait pas toujours face aux changements de la microflore vaginale. Cependant, les signes cliniques de dysbiose sont le plus souvent détectés par hasard. Les symptômes de dysbiose vaginale au cours du processus aigu sont plus prononcés. La dysbiose chronique est asymptomatique chez 20 à 37% des femmes.
Les pertes vaginales normales sont claires ou blanc laiteux, sans odeur. La leucorrhée a une réaction neutre, ne pas irriter la membrane muqueuse. La dysbiose est accompagnée par une décharge constante de couleur gris-blanc, presque toujours avec une odeur de "poisson". Au cours du processus chronique, les blancs acquièrent une consistance crémeuse et la couleur passe au vert jaunâtre.
Rougeur, gonflement de la membrane muqueuse, démangeaisons vaginales, sensation de brûlure, trouble de la miction sont des signes inhabituels de dysbiose.
Avec la trichomonase, l'écoulement est verdâtre, mousseux, sentant mauvais, avec une infection fongique - blanche, visqueuse, sans odeur. Un revêtement blanchâtre apparaît sur les lèvres et la paroi vaginale. Le streptocoque bêta-hémolytique provoque l’apparition d’un écoulement verdâtre-jaunâtre qui ne sent pas le poisson.
Mesures de diagnostic
Les symptômes de dysbiose vaginale se retrouvent chez un patient gynécologue sur deux. Un examen gynécologique est nécessaire pour confirmer le diagnostic.
Les diagnostics incluent l'identification et l'évaluation des symptômes suivants:
- Couleur caractéristique, odeur, consistance de décharge.
- Détermination du pH du vagin. L'acidité du milieu est déterminée à l'aide de bandelettes réactives spéciales. Avec une dysbiose, le pH dépasse 4,5.
- Résultat positif au test aux amines. Une solution alcaline (KOH, 10%) agit sur la sécrétion vaginale. L'apparition d'une odeur de poisson est un signe de dysbiose.
- La présence de cellules "clés" dans un frottis vaginal. La microscopie en laboratoire permet de détecter les cellules épithéliales parsemées de bactéries, aide à évaluer la composition quantitative de la microflore.
Le diagnostic de vaginose bactérienne est posé si la patiente présente au moins trois des symptômes de la liste.
Analyse Femoflor - une étude complète du microbiote du tractus urogénital d'une femme. Cette technique permet de diagnostiquer la dysbiose et d'identifier les agents infectieux contenus dans les sécrétions vaginales. En laboratoire, le nombre de microorganismes est déterminé (masse bactérienne totale), les microorganismes saprophytes, opportunistes et pathogènes sont détectés. Dépistage de 16 microbes.
Vaginose bactérienne pendant la grossesse
Le nombre de lactobacilles peut non seulement diminuer, mais aussi augmenter sous l'influence de modifications hormonales dans le corps d'une femme enceinte. En cas d'épaississement de l'épithélium, l'accumulation de glycogène et le nombre de lactobacilles augmentent. Dans un environnement trop acide, les micro-organismes bénéfiques ne peuvent plus se multiplier.
Les changements hormonaux sont l’une des causes de l’apparition ou de l’aggravation des symptômes de la dysbiose vaginale pendant la grossesse.
La vaginose bactérienne est un déséquilibre pathologique de la microflore vaginale. Il y a une augmentation de la croissance des bactéries anaérobies. Les colonies de Gardnerella vaginalis, Escherichia coli et Klebsiella sont en augmentation.On pense que l'apparition de biofilms de Gardenerella est la principale condition préalable au développement de la vaginose bactérienne. L'absence de traitement pour les maladies infectieuses du tractus urogénital peut provoquer une naissance prématurée.
Traitement de dysbiose vaginale
Le corps d'une femme est capable de compenser de manière indépendante les changements qui surviennent lors d'une dysbiose. Cependant, avec une diminution de l'immunité, un déséquilibre hormonal et d'autres problèmes de santé, les «bonnes» bactéries sont complètement remplacées par des agents pathogènes.
Le traitement de la dysbiose vaginale est en deux étapes. Premièrement, il est nécessaire de supprimer le développement de la flore opportuniste. Un traitement antibactérien est prescrit conformément aux résultats d'une analyse de frottis. Des préparations locales sont utilisées: suppositoires, gels de clindamycine, dalacine clindacine.
Les médicaments avec métronidazole pour le traitement de la gardnerellose chez les femmes:
- Trichopolum (comprimés vaginaux);
- Rosamet ou Rosex (crème);
- Métrogile (gel);
- Flagil (bougies).
L'antiseptique local chlorhexidine aide à soulager les démangeaisons, les brûlures et la douleur. La substance active est contenue dans des suppositoires vaginaux et une solution d’hexicon.
Si la dysbiose vaginale est associée à une infection fongique, des médicaments antimycotiques, le clotrimazole et la nystatine (crèmes et suppositoires) sont prescrits. Le traitement antifongique est long, si nécessaire, dure plusieurs mois.
Au deuxième stade, la composition normale du microbiote vaginal est restaurée. Les hormones, les immunomodulateurs et les antihistaminiques sont utilisés pour corriger les troubles immunitaires et hormonaux existants.
Des produits locaux contenant des acides lactiques et d'autres acides, des probiotiques, sont utilisés pour normaliser la microflore et les valeurs de pH du vagin. Formes posologiques et noms des médicaments: Lactogel en gel, suppositoires Atzilact, Femileks, Bifidumbacterin, comprimés vaginaux Vaginorm-S. Ces médicaments peuvent être utilisés même pendant la grossesse et l'allaitement. En outre, des probiotiques pour administration orale sont prescrits.
Dans la première moitié de la grossesse, la prise d'antibiotiques est contre-indiquée. Les moyens locaux autorisés sont utilisés - sûr, action rapide. Une antibiothérapie systémique peut être réalisée au cours de la seconde moitié de la grossesse.
Nutrition et régime
La composition de la microflore intestinale et vaginale reflète l'état général du corps. Il est nécessaire de respecter un régime alimentaire sain. De nombreux produits contribuent au renforcement de l'immunité générale et locale, en maintenant la composition normale du microbiote.
L'alimentation a un effet sur le statut hormonal. L’équilibre des hormones dans le corps de la femme est important pour maintenir la santé de la sphère intime et normaliser la composition de la microflore vaginale. Un régime pauvre en graisses et en glucides raffinés aide à prévenir la dysbiose vaginale.
Il est recommandé de manger:
- aliments riches en vitamines A et E (foie, huiles végétales, carottes, épinards, patates douces);
- fruits et légumes contenant des quantités accrues de vitamine C (poivrons, kiwi, agrumes);
- produits contenant du zinc (huîtres, bœuf, agneau, poulet, légumineuses, grains entiers).
Le yogourt naturel contient des probiotiques, principalement des lactobacilles et des bifidobactéries. L'utilisation du produit a un effet bénéfique sur l'équilibre du microbiote intestinal, qui affecte de manière significative la microflore vaginale. La normalisation de la composition qualitative et quantitative des bactéries vivant dans le côlon réduit les risques d'introduction et de développement d'agents pathogènes microbiens dans le vagin. Le niveau de pH nécessaire à l'existence de bâtons de Dederlein et à la suppression d'agents infectieux est maintenu.
L'ail est un antiseptique puissant, un antibiotique naturel et un antifongique. La consommation de clous de girofle frais, ainsi que l'ajout d'épices moulues dans la vaisselle, aident à maintenir la microflore de la cavité buccale, des intestins, du vagin et de la peau en bon état. Après avoir consommé des épices, la mauvaise haleine apparaît.Vous pouvez vous débarrasser de l’inconfort: se brosser les dents, boire du lait, mâcher de la racine de persil.
L'inclusion régulière de kéfir, yaourt, yaourt, choucroute dans le régime alimentaire aide à normaliser la flore intestinale, ce qui est utile pour lutter contre la dysbiose vaginale.
Les polyphénols présents dans le thé, de nombreux fruits et légumes renforcent le système immunitaire, améliorent le métabolisme, stimulent le flux sanguin vers le tube digestif et les organes génitaux. Un bon apport sanguin est la clé du fonctionnement normal du corps, d'un bon état de l'intestin et de l'autonettoyage du vagin.
Complications possibles
L'absence ou le petit nombre de bâtons de Dederlein augmente la probabilité de développement d'une flore opportuniste et ouvre la "porte" à l'infection. Tout d'abord, le risque de lésion des organes pelviens augmente.
La vaginose bactérienne augmente la susceptibilité aux maladies:
- infections sexuellement transmissibles, y compris le VIH / sida;
- virus du papillome humain (VPH);
- herpès génital (type HSV 2;
- candidose vulvo-vaginale.
La vaginose bactérienne pendant la grossesse pose un risque de fausse couche et de naissance prématurée, de rupture de la vessie, d'infection de la plaie, d'endométrite post-partum.
Prévention
Les facteurs de risque de modification de la flore vaginale sont une diminution de l'immunité locale, un déséquilibre hormonal, l'utilisation d'un savon fortement alcalin, nocif pour la lactoflore, et l'utilisation d'antibiotiques pour une hygiène intime. Bien que la dysbiose vaginale réponde généralement bien au traitement, il est préférable de prévenir les modifications indésirables de la microflore vaginale.
Après les selles, nettoyez le périnée avec du papier toilette dans la direction allant du vagin à l’anus pour éviter la propagation de bactéries du rectum aux organes génitaux.
Ne pas abuser d'antiseptiques, de savons parfumés, de papier toilette parfumé. Ne pas utiliser de savon pour laver les organes génitaux et la peau. Il est recommandé de laver les sous-vêtements à l'eau tiède et de les repasser au fer chaud après le lavage. Évitez de porter des ficelles et des pantalons serrés.
Le sexe protégé est la meilleure prévention de la trichomonase et des autres infections sexuellement transmissibles.