לרוע המזל, מחלה כה קשה כמו שחמת פוגעת בגברים פי 3-4 יותר מנשים מהמין השני. לכן זה אפילו נקרא מחלה גברית. יותר מ 40 מיליון אנשים מתים ממחלה זו בכל שנה ברחבי העולם. מסיבה זו לא יהיה מיותר לדעת את הסימנים לשחמת הכבד אצל גברים על מנת לאבחן בזמן ולהתחיל בטיפול.
תוכן חומר:
הגורמים לשחמת הכבד אצל גברים
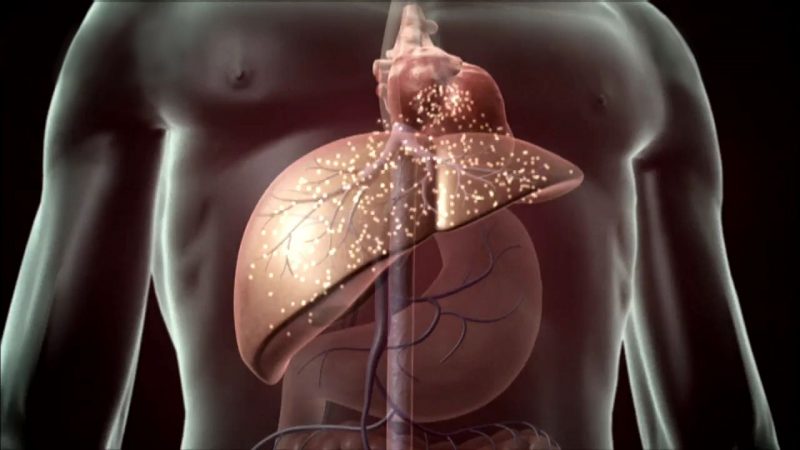
מחלת כבד כרונית זו מאופיינת בנזק מתמשך לאיברים. במקרה זה, רקמה רגילה מוחלפת ברקמה סיבית לאורך זמן. זה מוביל לכך שהגוף לא יכול לבצע את תפקידיו הישירים - טיהור הדם מרעלים, סינתזה וייצור של חומרים הכרחיים.
הסיבות השכיחות ביותר הן:
- שימוש לרעה באלכוהול (שחמת אלכוהולית);
- כמה מחלות אוטואימוניות תורשתיות כרוניות;
- דלקת כבד נגיפית וכתוצאה מכך נזק פתולוגי לרקמת הכבד;
- תת תזונה;
- הפרעה מטבולית;
- הרעלה במתכות כבדות, מגוון רעלים, מזון או תרופות באיכות נמוכה.
יש לציין כי השילוב של כמה מהגורמים הנ"ל, למשל דלקת כבד C, יחד עם תלות באלכוהול, מגדיל את הסיכון לפתולוגיה פי עשרה. שחמת אלכוהול היא בכל מקום.
הסימפטומים העיקריים בשלבים המוקדמים
המחלה מאופיינת במסלול מבוים. תלוי בזמן בו נקבעה המחלה, ומידת הנזק, הפרוגנוזה של תוחלת החיים שונה מאוד.
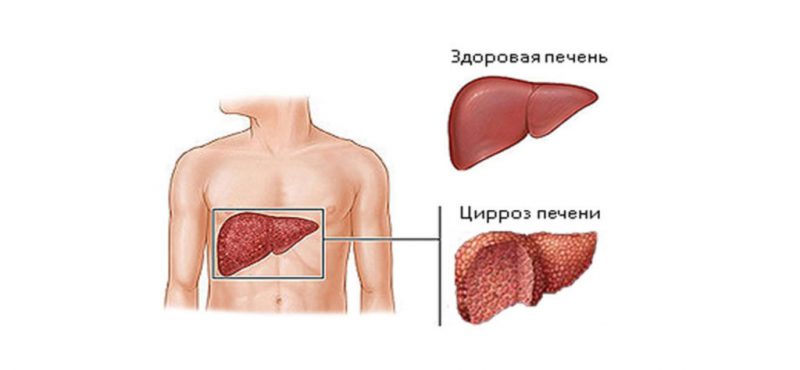 בשלב הפיצוי, כמחצית מהחולים חיים כ 8-9 שנים, כאשר תת-פיצויים - לא יותר מחמש שנים, מפוטרים - לכל היותר 3 שנים. שחמת הנוצרת, למרבה הצער, נחשבת למצב בלתי הפיך.
בשלב הפיצוי, כמחצית מהחולים חיים כ 8-9 שנים, כאשר תת-פיצויים - לא יותר מחמש שנים, מפוטרים - לכל היותר 3 שנים. שחמת הנוצרת, למרבה הצער, נחשבת למצב בלתי הפיך.
ניתן להתבלבל בקלות בין הסימנים הראשונים לשחמת עם משהו אחר. ייתכן שהמטופל אפילו לא חושד במחלה קשה.
הסימנים בשלב מוקדם באים לידי ביטוי חלש מאוד ויכולים להתבטא רק בצורה של עייפות מוגברת וכאב לטווח הקצר בצד ימין מתחת לצלעות. לפעמים המטופל מבחין בחוסר תיאבון.
ניואנס חשוב - אי נוחות בהיפוכונדריום מופיעה לרוב לאחר אכילה, שתיית אלכוהול או במהלך ספורט. אם זה מתריע לחולה והוא עובר בדיקת דם, התוצאות יראו ירידה ברמת הבילירובין ובאינדקס הפרותרומבי.
עם גילוי מוקדם של הפתולוגיה, הפרוגנוזה של הטיפול עדיין חיובית. המטרה העיקרית של הטיפול היא שיקום תאי כבד, מכיוון שהתהליך הפתולוגי זה עתה החל, והיסודות המתים מוחלפים בהדרגה ברקמה סיבית. פירוק הכבד בשלב זה טרם אובחן, והתהליך הדלקתי-נקרוטי הוא רק בתחילתו.
תסמינים של המחלה בתקופת תת-פיצויים
השלב השני של המחלה נקרא תת-פיצוי. התסמינים של שחמת הכבד אצל גברים בשלב זה בולטים יותר:
- ירידה בביצועים;
- תחושת חולשה מתמדת;
- תחושת מרירות לא נעימה בפה;
- כאבי ראש
- אי נוחות במפרקים;
- חום;
- ירידה בתיאבון;
- חניכיים מדממות;
- כאבים תכופים בחלל הבטן, מקומיים בצד ימין;
- הרזיה בולטת;
- שיער דליל;
- התקפי בחילה תכופים;
- התכהות בשתן והבהרת צואה;
- הגדלת חזה.
בדיקות מעבדה מאשרות ירידה באלבומין. רקמות מתחילות לצלקות וקומפקטיות, שהופכות לבולטות אפילו במישוש. בשלב זה, המשימה העיקרית של הטיפול היא להעביר במהירות את המחלה לצורה מפוצה למקסימום. בשלב זה מתחילים להופיע הסימנים הראשונים לאי ספיקת כבד - הפרה של תפקודי איברים רבים.
אבחון
אבחון, ככלל, כולל שיטות כאלה:
- בדיקות דם
- בדיקת המטופל, איסוף נתוני היסטוריה רפואית;
- CT
- אולטרסאונד
- ניתוח צואה;
- לפרוסקופיה
- ביופסיה בכבד;
- סקרטיגרפיה.
בדיקה באולטרסאונד קובעת את הגדלת הטחול והכבד, הדחיסה והעיוות של האחרון. בדיקות דם ושתן כלליות עוזרות בזיהוי רמות גבוהות של כדוריות דם לבנות, כדוריות דם אדומות וחלבון, מה שמצביע על נוכחות פתולוגיה. המוגלובין נמוך יכול גם להעיד על מחלה.
בעוצמת מכתים העור והקרום הרירי, רופא מנוסה יכול לקבוע בקלות את שלב המחלה. אם בשלבים הראשונים הגוון מתקרב לכתום-צהוב, אז באמצע המחלה האפיתל מקבל צבע צהוב-ירקרק. השלב המוזנח מאופיין בגוון חום-ברונזה של העור.
תקופת הסימפטומים הקשים של שחמת הכבד
השלב השלישי של המחלה קשה לטיפול. התסמינים מתעצמים, המטופל מתלונן על סימנים כאלה:
- כאבים חדים;
- נפיחות;
- ניוון שרירים;
- תשישות כללית;
- התקפות מתישות של בחילות והקאות;
- ירידה מהירה במשקל;
- חולשה
- הפרעות שינה;
- הצהבה של העור והריריות.
בשלב זה, רקמה סיבית גסה משפיעה על יותר ממחצית האיבר, אשר כמעט כל תפקודי הכבד שלהם נפגעים. לעתים קרובות נמצאים סיבוכים חמורים בקרב חולים - אונקולוגיה, דימומים פנימיים, דלקת הצפק ומצבים פתולוגיים אחרים המאיימים על מוות.
שלב מסוף
המחלה בשלב הסופי (הרביעי), אפילו בשיטות ותרופות מודרניות, אינה אפשרית לטיפול. זהו השלב האחרון של נמק איברים, המאופיין בסימפטומים קשים:
- כאב בלתי נסבל;
- גירוד בלתי נסבל;
- נדודי שינה
- דימום פנימי כבד;
- דחייה מוחלטת של מזון ושתייה;
- ניוון שרירים;
- אובדן זיכרון ויכולות מוטוריות חלקיות או מלאות;
- שיכרון כרוני בגוף;
- מצב דיכאוני;
- הצטברות נוזלים בחלל הבטן;
- היפוקסיה של המוח.
עור הפנים הופך לחום-אדמדם, גידולים קטנים עם מילוי שומני מופיעים על העפעפיים, הקיבה זוכה בגוון כחלחל. ברוב המקרים המטופל נמצא בתרדמת. ככלל, המטופל לא יוצא מהתרדמת ומת.
במקרים אחרים הטיפול אינו יעיל, ורק פרוגנוזה אחת היא מוות. רופאים יכולים לרשום רק תרופות נרקוטיות כדי להקל על כאבים עזים.
כחלופה, מוצע לפעמים לבצע השתלת איברים, עם זאת, התערבות כזו היא מאוד מסוכנת, בנוסף, יש בה הרבה התוויות נגד. שיעור הדחייה של איבר זר הוא גבוה מאוד, כמעט 50 עד 50. על פי הסטטיסטיקה, אפילו עם השתלה, תוחלת החיים המרבית של המטופל אינה עולה על שנתיים.
רוב הסיבוכים בשלב זה במוקדם או במאוחר מובילים למוות. ללא ניתוח המטופל יכול לחיות 3-4 שבועות עד 12 חודשים.
עדיף למנוע מחלה איומה זו. הדרך הטובה ביותר למנוע זאת היא לוותר על אלכוהול, לשמור על אורח חיים בריא ולאכול נכון. רצוי לכל הגברים מגיל 45 לבצע בדיקת אולטרסאונד של הכבד אחת ל -12 חודשים על מנת לאתר את הסימפטומים הראשונים של המחלה בזמן ולהתחיל בטיפול בזמן.