La médecine moderne peut prévenir de nombreuses maladies, notamment la rougeole, la variole et la polio, qui ont déjà provoqué des épidémies et des milliers de décès. Aujourd’hui, une simple injection de vaccin évite les maladies chroniques du foie, en particulier la vaccination rapide contre l’hépatite D. Il s'agit d'une maladie grave qui, sans traitement approprié, peut provoquer une insuffisance hépatique aiguë dans les plus brefs délais.
Contenu matériel:
Qu'est-ce que l'hépatite virale D?
L'hépatite virale D ou hépatite delta est une maladie hépatique chronique qui survient lorsque l'agent responsable de l'hépatite deltavirus (HDV) est présent et constitue une maladie associée à l'hépatite B. Dans le corps humain, l'hépatite de type B commence à se développer en même temps que le type D (co-infection) ou le second génotype du virus. commence à agir un peu plus tard et provoque l'apparition d'une surinfection. Dans tous les cas, le porteur de deux génotypes présente à la fois une lésion accélérée des cellules du foie, ce qui entraîne sa mort rapide lors du développement de la cirrhose ou de tumeurs cancéreuses. Parmi tous les génotypes, l’espèce D est l’un des plus dangereux - le taux de mortalité est de 20%.
 L'hépatite D ne peut pas évoluer seule dans l'organisme. Pour cela, elle a besoin d'un virus de type B. Le deltavirus est lui-même similaire aux molécules végétales et constitue un satellite, c'est-à-dire qu'il ne peut pas se développer dans des cellules saines. On pense que le deltavirus utilise simplement les protéines d'enveloppe du virus de génotype B. Lorsqu'il pénètre dans le sang, il provoque une réaction du système immunitaire qui attaque le foie.
L'hépatite D ne peut pas évoluer seule dans l'organisme. Pour cela, elle a besoin d'un virus de type B. Le deltavirus est lui-même similaire aux molécules végétales et constitue un satellite, c'est-à-dire qu'il ne peut pas se développer dans des cellules saines. On pense que le deltavirus utilise simplement les protéines d'enveloppe du virus de génotype B. Lorsqu'il pénètre dans le sang, il provoque une réaction du système immunitaire qui attaque le foie.
Développés en parallèle, les génotypes B et D sont plus prononcés que le génotype C, mais agissent beaucoup plus rapidement. Une fois dans les cellules, le virus provoque la modification des protéomes dans les cellules du foie, ce qui entraîne une dégénérescence des tissus et la formation de tumeurs malignes. Le résultat le plus courant de cette maladie est le carcinome du foie.
Causes et facteurs de risque
La source d’une infection virale est toujours le porteur du virus, c’est-à-dire un patient atteint d’hépatite B et D. En outre, sa capacité à infecter les autres varie en fonction de la charge virale - le nombre de cellules pathogènes dans le sang, mais il existe toujours un risque. La probabilité d'infecter les autres augmente avec le passage de la maladie à la phase aiguë.
L'hépatite D se transmet de deux manières: par la circulation sanguine et lors de la décharge lors d'un rapport sexuel. La méthode d'infection la plus probable est une transfusion sanguine du porteur, car les contrôles du donneur ne permettent pas toujours d'établir la présence d'un agent pathogène. Environ 0,01 à 2% de tous les donneurs sont porteurs d'hépatite non détectée de divers génotypes. En outre, il existe un certain nombre d'autres possibilités pour obtenir le virus pathogène:
- intervention chirurgicale;
- contact sexuel avec le transporteur;
- procédures médicales invasives;
- utilisation d'outils non assainis.
L'agent pathogène pénètre dans la barrière placentaire, il existe donc un risque d'infection dans l'utérus, tandis que l'agent pathogène ne pénètre pas dans le lait maternel. Les personnes suivantes sont à risque:
- Ayant l'hépatite chronique B.
- Ils ont besoin d'une transfusion de sang ou de ses préparations (en particulier lors de procédures répétées).
- Souvent visité par des salons de manucure incompétents ou des maîtres autodidactes.
- Ils s'injectent des drogues.
- Ils ont un système immunitaire affaibli.
- Faire des tatouages dans les salons de tatouage non certifiés.
- Vaccination contre l'hépatite B abandonnée.
- Résidents des pays à prévalence élevée de HDV.
- Avoir des rapports sexuels erratiques sans protection.
Des études ont montré qu'environ 40% des patients ne pouvaient pas identifier le chemin de leur infection. Les migrations de personnes originaires de pays où l'incidence de l'hépatite B est accrue ont également une incidence sur la situation épidémiologique dans les pays d'accueil.
Symptômes et formes de la maladie
Étant donné que le génotype D évolue dans le contexte de l'hépatite B existante, les symptômes de la maladie s'intensifient et se manifestent dès les premiers stades. Les signes d'hépatite D et B sont similaires et similaires à ceux de la jaunisse:
- faiblesse
- fatigue constante;
- manque d'appétit;
- douleur dans l'estomac et le foie;
- l'insomnie
- nausée
- peau jaunie;
- décoloration de l'urine et des matières fécales.
Les premiers symptômes apparaissent dans les 2-3 semaines suivant l'infection, en fonction de la force de l'immunité du patient. Dans le cas de l'hépatite D, il existe trois formes de cours:
- L'incubation est le temps qui s'écoule entre le moment de l'infection et l'apparition de la maladie. La période dure environ 21 à 50 jours et est souvent asymptomatique (une légère fatigue et un manque d'appétit sont possibles).
- Pré-icteric - à ce moment, les premiers signes apparaissent. La phase dure de 4 à 10 jours, durant lesquels la personne est constamment fatiguée, observe des sautes brusques de température corporelle et des douleurs aux articulations et aux muscles du corps. Le plus souvent, la forme préicterique de l'hépatite D se présente sans signes spécifiques (jaunissement de la peau ou décoloration de l'urine), de sorte que les patients ne prêtent pas beaucoup d'attention aux autres affections.
- La jaunisse est une forme de l'apogée du virus dans le sang, qui commence à proliférer et affecte le foie. Les globes oculaires et la peau du patient jaunissent, des douleurs apparaissent dans l'estomac et dans la région du foie, ce qui devient une occasion de contacter un gastro-entérologue qui peut identifier le développement d'une pathologie. Cela se produit 2-3 mois après l'infection.
Le stade ictérique correspond à la forme aiguë de l'hépatite D et se termine soit par le rétablissement complet du patient (avec un traitement approprié), soit par le développement d'une forme chronique de la maladie.
Diagnostic
Pour déterminer si une personne souffre d'hépatite D, il est possible d'utiliser des anticorps qui génèrent une immunité en réponse à une attaque du virus pathogène. Dès que l'ARN de l'agent pathogène pénètre dans la circulation sanguine, le système immunitaire commence à produire des antigènes anti-HDV - qui attaquent les molécules de l'agent pathogène. Après la visite du thérapeute ou du gastro-entérologue par le patient, le diagnostic commence, qui se compose de plusieurs étapes:

- Examen visuel du patient - examinez la peau, effectuez une palpation du foie. Parallèlement, le patient est interrogé pour déterminer s'il était vacciné contre l'hépatite B, s'il était à risque, s'il y avait eu des contacts avec des porteurs.
- Test sanguin biochimique - détecter la présence d’anti-VHB, vérifier le niveau de bilirubine, de plaquettes, d’aminotransférase, etc.
- Analyse du génotype du virus - dans le cas d’une étude biochimique positive du sang du patient, il est nécessaire de déterminer le type d’hépatite afin de choisir le traitement le plus approprié.
- Échographie (CT ou IRM) des organes internes - cette étude permettra au médecin de connaître l'état actuel de l'organe et de déterminer la phase de la maladie, ainsi que de choisir le bon traitement.
- Biopsie hépatique - cette analyse est réalisée si les précédentes n'étaient pas évidentes et ne fournissaient pas les données nécessaires.
Les principaux critères de diagnostic sont les marqueurs viraux spécifiques (anti-HDV) et les modifications de la biochimie sanguine.
Traitement de l'hépatite D
Les méthodes de traitement dépendent de la forme d'hépatite détectée et du degré d'atteinte hépatique. La forme aiguë de la maladie est traitée stationnaire, car elle nécessite une approche intégrée. Dans ce cas, les médicaments utilisés sont les mêmes que pour l'hépatite B - l'interféron alpha et ses dérivés.
La principale différence entre l'hépatite D est sa grande résistance aux médicaments, de sorte que l'interféron n'est pas un médicament unique. Les gastro-entérologues avec lui appliquent:
- Enterosorbents (lactofiltrum).
- Hépatoprotecteurs (heptal).
- Médicaments antiviraux.
 Ce dernier type de médicament est prescrit à des doses plus fortes que pour les patients atteints d'hépatite B, en raison de la stabilité du virus delta. En plus de ces médicaments, la thérapie moderne fournit également des médicaments qui inhibent l'action de l'agent pathogène et empêchent la connexion de l'ARN du virus avec les cellules protéiniques du corps.
Ce dernier type de médicament est prescrit à des doses plus fortes que pour les patients atteints d'hépatite B, en raison de la stabilité du virus delta. En plus de ces médicaments, la thérapie moderne fournit également des médicaments qui inhibent l'action de l'agent pathogène et empêchent la connexion de l'ARN du virus avec les cellules protéiniques du corps.
La durée du traitement est de 3 mois à un an ou plus en l'absence d'effet thérapeutique. Pour certains patients aux derniers stades de développement de la maladie et présentant des lésions hépatiques irréversibles, une option de greffe d'organe est envisagée.
Régime alimentaire pour la maladie
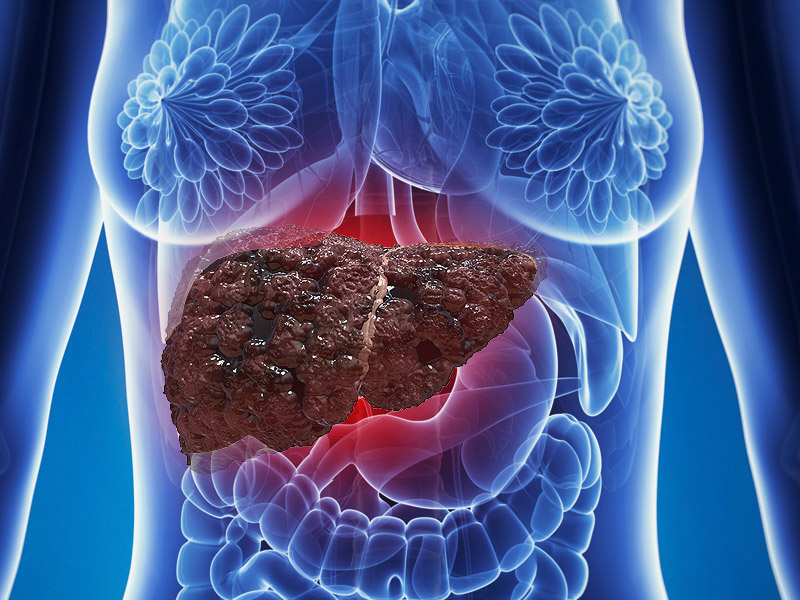
En raison de la propagation du virus delta par le foie, ses tissus et ses cellules commencent à muter ou à mourir, ce qui complique non seulement le travail de l’organe, mais de tout l’organisme. Le régime alimentaire pour l'hépatite D peut réduire la charge sur le foie et accélérer sa récupération pendant le traitement. Changer le régime alimentaire est une condition préalable à une récupération complète et implique le rejet d'un certain nombre de produits:
- Aliments épicés et frits.
- Restauration rapide
- Aliments excessivement salés ou sucrés.
- Alcool
 Le régime alimentaire devrait comprendre de la viande diététique (volaille, lapin), des produits laitiers faibles en gras (fromage cottage, kéfir), des matières grasses saines (avocat, huile d'olive) et des glucides (céréales), ainsi qu'une grande quantité de fruits et de légumes frais. Pendant le traitement hospitalier, une table diététique n ° 5 est prescrite.
Le régime alimentaire devrait comprendre de la viande diététique (volaille, lapin), des produits laitiers faibles en gras (fromage cottage, kéfir), des matières grasses saines (avocat, huile d'olive) et des glucides (céréales), ainsi qu'une grande quantité de fruits et de légumes frais. Pendant le traitement hospitalier, une table diététique n ° 5 est prescrite.
L'abandon des boissons alcoolisées, le tabagisme et la consommation de stupéfiants sont obligatoires en thérapie.
Complications et conséquences
Les processus inflammatoires dans le foie causés par le virus de l'hépatite D, avec un traitement approprié, peuvent être complètement arrêtés. La forme aiguë de la maladie conduit soit au rétablissement, soit prend une forme chronique, ce qui est bien pire pour la thérapie. Une issue fatale de l'hépatite aiguë est possible chez 1% des patients, dans le cas du développement de la forme fulminante - il s'agit d'un stade grave de la maladie, qui se manifeste par une nécrose des cellules et un coma hépatique. Environ 80% de ces patients meurent.La conséquence la moins dangereuse de la forme aiguë du delta du virus est la dyskinésie du tractus biliaire, lorsque la production et le retrait de la bile sont perturbés dans le corps et, par conséquent, des problèmes du tractus gastro-intestinal.
L'hépatite D chronique est la plus dangereuse car elle entraîne une cirrhose du foie (20% des cas) ou des formations malignes. Selon la force du système immunitaire, la cirrhose et le cancer peuvent se développer dans les 20 ans suivant l’infection par le virus.
Prévisions de vie
La médecine moderne donne des prévisions très positives pour l'hépatite B et D. La forme aiguë de la pathologie est presque toujours traitable et seulement dans 10% des cas, elle conduit à un stade chronique. Les patients après la forme aiguë peuvent vivre longtemps et pleinement.
 Cependant, la présence de surinfection dans le corps, qui résultait du développement d'une infection de génotype D sur fond de génotype B chronique, passe dans 90% des cas à une forme chronique et conduit à une atteinte hépatique complète. L'espérance de vie avec une forme similaire d'infection par le génotype D est de 2 à 20-30 ans, en fonction de la force de l'organisme et de l'immunité.
Cependant, la présence de surinfection dans le corps, qui résultait du développement d'une infection de génotype D sur fond de génotype B chronique, passe dans 90% des cas à une forme chronique et conduit à une atteinte hépatique complète. L'espérance de vie avec une forme similaire d'infection par le génotype D est de 2 à 20-30 ans, en fonction de la force de l'organisme et de l'immunité.
Prévention du virus
Le moyen le plus efficace de prévenir l'hépatite D - vaccination contre l'hépatite B. C'est aujourd'hui l'option la plus simple et la plus abordable pour des mesures préventives.
Par mesure de protection, évitez également les salons de beauté et les tatouages douteux qui ne possèdent pas de certificat de qualité, ainsi que la protection lors des rapports sexuels avec un partenaire non vérifié. Vous devez régulièrement subir un examen chez un spécialiste des maladies infectieuses et passer tous les six mois tous les tests nécessaires pour détecter rapidement la maladie.
 L'hépatite D n'est pas une maladie mortelle et incurable. Vous devez seulement prendre soin de votre santé à l'avance - faites-vous vacciner et faites vous examiner par un médecin. Des actions simples et simples peuvent sauver des vies et la santé.
L'hépatite D n'est pas une maladie mortelle et incurable. Vous devez seulement prendre soin de votre santé à l'avance - faites-vous vacciner et faites vous examiner par un médecin. Des actions simples et simples peuvent sauver des vies et la santé.